لوپوس چیست و چگونه درمان می شود؟
نوشته شده توسط فاطمه مهربان
21 / 07 / 1400
فهرست مطالب
لوپوس چیست؟
لوپوس اریتماتوز سیستمیک (SLE) که معمولاً به آن لوپوس گفته میشود، یک بیماری خود ایمنی مزمن است که میتواند باعث تورم (التهاب) و درد در سراسر بدن شود. هنگامی که شما به بیماری خود ایمنی مبتلا هستید، سیستم ایمنی بدن با خود مبارزه میکند. ظاهراً سیستم ایمنی بدن با تهدیدات احتمالی برای بدن (به عنوان مثال عفونتها) مبارزه میکند، اما در این مورد، بدن به دنبال مبارزه با بافت سالم است.


در صورت ابتلا به بیماری لوپوس، ممکن است دچار درد مفاصل، حساسیت و بثورات پوستی و مشکلات مربوط به اندامهای داخلی (مغز، ریهها، کلیهها و قلب) شوید. بسیاری از علائم شما ممکن است به صورت موج بیایند و از بین بروند که اغلب به آن شعله ور شدن میگویند. گاهی اوقات علائم لوپوس ممکن است خفیف یا قابل توجه نباشند (به این معنی که در حال بهبودی هستند). در موارد دیگر، ممکن است علائم شدید این بیماری را تجربه کنید که زندگی روزمره شما را به شدت تحت تاثیر قرار میدهد.
انواع مختلف لوپوس کدامند؟
چندین نوع مختلف لوپوس وجود دارد. لوپوس اریتماتوز سیستمیک شایع ترین آنها است. انواع دیگر لوپوس عبارتند از:
- لوپوس اریتماتوز پوستی: این نوع لوپوس پوست را تحت تاثیر قرار میدهد. افراد مبتلا به لوپوس اریتماتوز پوستی ممکن است مشکلات پوستی مانند حساسیت به نور خورشید و بثورات پوستی را تجربه کنند. ریزش مو نیز میتواند یکی از علائم این بیماری باشد. شاید مقاله آلرژی پوستی نیز به شما در شناخت انواع بیماری های پوستی کمک کند.
- لوپوس ناشی از دارو: این موارد لوپوس ناشی از داروهای خاصی است. افراد مبتلا به لوپوس ناشی از دارو ممکن است علائم مشابه لوپوس اریتماتوز سیستمیک را داشته باشند، اما معمولاً موقتی است. اغلب، این نوع لوپوس پس از قطع دارویی که باعث ایجاد آن میشود، از بین میرود.
- لوپوس نوزادان: یک نوع نادر از لوپوس، لوپوس نوزادی است. این یک بیماری است که در نوزادان در هنگام تولد یافت میشود. کودکانی که با لوپوس نوزادی متولد میشوند دارای آنتی بادیهایی هستند که از مادرشان به آنها منتقل شده است (مادر ممکن است در زمان بارداری مبتلا به لوپوس بوده است یا ممکن است بعداً در زندگی دچار این بیماری شوند). هر نوزادی که از مادر مبتلا به لوپوس متولد میشود به این بیماری مبتلا نخواهد شد. برای اطلاع از سلامت خود و جنین میتوانید ویزیت پزشک در منزل داشته باشید.
چه کسانی به لوپوس مبتلا میشوند؟
هر کسی میتواند به لوپوس مبتلا شود. ممکن است برای زنان، مردان، کودکان و حتی نوزادان اتفاق بیفتد. این بیماری بیشتر در زنان مشاهده میشود تا مردان، حدود 90 درصد موارد تشخیص داده شده مربوط به زنان در سنین باروری است. برآورد تعداد افراد مبتلا به لوپوس در ایالات متحده برای کارشناسان مشکل است زیرا تشخیص آن دشوار است. لوپوس دارای علائم بسیار متنوعی است که میتواند مشابه سایر بیماریهای پزشکی نیز باشد. به همین دلیل، ممکن است افرادی مبتلا به لوپوس باشند که در طول زندگی بیماری آنها تشخیص داده نشده است.
لوپوس در قومیتهای خاص نیز برجسته تر است. زنان آفریقایی-آمریکایی، اسپانیایی تبار، آسیایی و بومیان آمریکا همگی بیشتر از زنان قفقازی به این بیماری مبتلا میشوند. اگر یکی از اعضای خانواده شما مبتلا به لوپوس یا بیماری خود ایمنی دیگر باشد، خطر ابتلا به لوپوس نیز برای شما افزایش مییابد.
آیا بیماری لوپوس در زنان شایع تر است؟
بیماری لوپوس در زنان بسیار شایع است. بدین صورت که از هر 10 مورد 9 مورد در زنان اتفاق میافتد. اغلب، این بیماری در زنان در سنین 15 تا 44 سال یا در دوران باروری تشخیص داده می شود. با وجود اینکه علت لوپوس ناشناخته است، تصور میشود که هورمون استروژن ممکن است در این بیماری نقش داشته باشد.
لوپوس با بدن چه میکند؟
لوپوس میتواند بر قسمتهای مختلف بدن شما تأثیر بگذارد. همچنین میتواند باعث درد و عوارض جدی برای اندامهای اصلی شما شود. از آنجا که لوپوس یک بیماری خود ایمنی است، باعث میشود بدن شما به خود حمله کند. این میتواند به مرور زمان منجر به آسیب رساندن به اندام شود. قسمتهایی از بدن که ممکن است تحت تأثیر لوپوس قرار بگیرند اغلب ممکن است شامل پوست، خون، مفاصل، کلیهها، مغز، قلب و ریهها باشند.
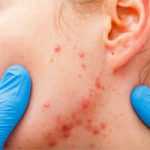
- پوست: مشکلات پوستی از ویژگیهای رایج لوپوس هستند. برخی از افراد مبتلا به لوپوس بثورات قرمز روی گونهها و پل بینی خود دارند. از آنجا که محل این بثورات با علائم رایج یک گرگ یکی است، سالها پیش نام “لوپوس” (گرگ در لاتین) به این بیماری داده شد. سایر مشکلات پوستی که ممکن است اتفاق بیفتد شامل بثورات قرمز رنگ و دایرهای شکل (پلاکها) است که ممکن است زخم داشته باشند (به نام لوپوس دیسکوئید). بثورات پوستی معمولاً با تابش نور خورشید بدتر میشوند. ریزش مو و زخمهای دهانی نیز شایع هستند.


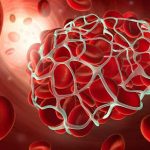
- خون: درگیری خون میتواند با یا بدون علائم دیگر اتفاق بیفتد. افراد مبتلا به لوپوس ممکن است تعداد خطرناک و قابل توجهی از گلبولهای قرمز، گلبولهای سفید یا پلاکتها (سلولهایی که به لخته شدن خون کمک میکنند) را کاهش دهند. گاهی اوقات، تغییرات در شمارش خون ممکن است به علائم خستگی (تعداد کم گلبولهای قرمز خون، کم خونی)، عفونتهای جدی (تعداد کم گلبولهای سفید خون) یا کبودی آسان (تعداد کم پلاکتها) کمک کند. با این حال، بسیاری از افراد علائمی ندارند که نشان دهنده ناهنجاریهای خونی است. بنابراین انجام آزمایش خون دورهای به منظور تشخیص هرگونه مشکل بسیار مهم است. در بیماری لوپوس لخته شدن خون با افزایش فراوانی دیده میشود. لختهها اغلب در پاها (لخته وریدی، به نام ترومبوز وریدی عمقی)، ریهها (لخته ریه، آمبولی ریه نامیده میشود) یا مغز (سکته مغزی) اتفاق میافتد. لخته شدن خون در بیماران لوپوس ممکن است با تولید آنتی بادیهای آنتی فسفولیپید مرتبط باشد. این آنتی بادیها پروتئینهای غیر طبیعی هستند که ممکن است تمایل به لخته شدن خون را افزایش دهند.
- مفاصل: آرتروز در افرادی که لوپوس دارند بسیار شایع است. ممکن است درد با یا بدون تورم وجود داشته باشد. سفتی و درد ممکن است به خصوص در صبح ناخوشایند باشد. آرتروز ممکن است فقط چند روز تا چند هفته یک مشکل باشد یا یک ویژگی دائمی این بیماری تلقی شود. خوشبختانه آرتروز اغلب فلج کننده نیست.
- کلیهها: درگیری کلیه در افراد مبتلا به لوپوس به طور بالقوه تهدید کننده زندگی است و ممکن است در نیمی از بیماران مبتلا به لوپوس رخ دهد. مشکلات کلیوی ممکن است زمانی آشکار شود که بیماران مبتلا به لوپوس دچار آرتریت، بثورات پوستی، تب و کاهش وزن شوند. به ندرت، بیماری کلیوی ممکن است زمانی رخ دهد که علائم دیگری از لوپوس وجود نداشته باشد. بیماری کلیوی تا زمانی که در مراحل پیشرفته نباشد معمولاً علامتی ایجاد نمیکند. مهم است که بیماری کلیه به موقع تشخیص داده شود و درمان مناسب انجام شود. اولین علائم بیماری کلیوی با آزمایش ادرار به نام تجزیه ادرار مشخص میشود.
- مغز: خوشبختانه درگیری مغزی یک مشکل نادر در افراد مبتلا به لوپوس است. در صورت وجود، ممکن است باعث گیجی، افسردگی، تشنج و به ندرت سکته شود.
- قلب و ریهها: درگیری قلب و ریه اغلب در اثر التهاب پوشش قلب (پریکارد) و ریهها (پلور) ایجاد میشود. هنگامی که این ساختارها ملتهب میشوند، ممکن است درد قفسه سینه، ضربان قلب نامنظم و تجمع مایعات در اطراف ریهها (پلوریت یا پلوریت) و قلب (پریکاردیت) ایجاد شود.
علت بروز بیماری لوپوس چیست؟
علت ایجاد لوپوس در حال حاضر ناشناخته است. محققان هنوز در تلاشند تا درباره علت بروز لوپوس اطلاعات بیشتری کسب کنند. حتی اگر علت دقیق آن مشخص نباشد، عواملی وجود دارد که ممکن است در این بیماری دخیل باشند. عوامل احتمالی که میتوانند باعث بیماری لوپوس شوند عبارتند از:
- تغییرات هورمونی: همانطور که گفته شد، زنان بیشتر از مردان به لوپوس مبتلا میشوند و این میتواند تا حدی به دلیل هورمونهایی مانند استروژن باشد. بیماری لوپوس اغلب در زنان در دوران باروری (سنین 15 تا 44 سالگی) که سطح استروژن بیشتر است مشاهده میشود.
- عوامل محیطی: جنبههای مختلف محیط شما نیز میتواند خطر ابتلا به لوپوس را افزایش دهد. عواملی مانند میزان نور خورشید که در معرض آن هستید، داروهایی که مصرف میکنید، ویروسهایی که ممکن است در معرض آنها قرار گرفته باشید یا حتی استرس. همه میتوانند از علل احتمالی لوپوس باشند. سابقه سیگار کشیدن نیز میتواند علت احتمالی بیماری لوپوس باشد.
- سابقه خانوادگی: ممکن است عامل ژنتیکی لوپوس وجود داشته باشد. اگر اعضای خانواده شما مبتلا به لوپوس هستند، خطر ابتلا به این بیماری افزایش مییابد.
علائم لوپوس چیست؟

در صورت ابتلا به بیماری لوپوس علائم بسیار متنوعی وجود دارد. همه افراد مبتلا به لوپوس علائم مشابهی ندارند. همچنین، بسیاری از این علائم با آنچه در سایر شرایط پزشکی تجربه میکنید همپوشانی دارد. این یکی از مشکلات تشخیص فرد مبتلا به لوپوس است.
علائم لوپوس میتواند به آهستگی توسعه یابد. ممکن است با گذشت زمان علائم جدیدی را مشاهده کنید. شدت علائم شما نیز میتواند در طول زمان تغییر کند. گاهی اوقات علائم ممکن است به سختی (در دوره بهبودی) وجود داشته باشند، در حالی که سایر موارد ممکن است شعله ور شوند. شعله ور شدن زمانی است که یک علامت ناگهان شدیدتر از قبل شود. علائم لوپوس میتواند شامل موارد زیر باشد:
- درد مفاصل
- درد عضلانی
- راشها
- تب
- حساسیت به نور خورشید
- ریزش مو
- زخمهای دهان
- خشکی چشم
- خستگی
- درد قفسه سینه
- دل درد
- تنگی نفس
- تورم غدد
- سردرد
- گیجی
- افسردگی
- مشکلات مربوط به کلیهها، قلب یا ریهها
- تشنج
- لخته شدن خون
- کم خونی
- پدیده رینود
بثورات لوپوس چیست؟
بثورات پوستی یکی از علائم رایج لوپوس است. بثورات ناشی از لوپوس اغلب ناشی از قرار گرفتن طولانی مدت در معرض آفتاب است و معمولاً روزها تا هفتهها برطرف شدن آنها طول میکشد. ممکن است جوش روی صورت، دستها یا مچ دست ایجاد شود. هنگامی که جوش روی صورت شما ظاهر میشود، معمولاً روی پل بینی و روی هر یک از گونهها گسترش مییابد. این به دلیل شکل در سراسر صورت اغلب به عنوان “بثورات پروانه” نامیده میشود.
بثورات پوستی ممکن است ناراحت کننده و همراه با خارش باشند. این بثورات گاهی اوقات ممکن است پس از یک دوره کوتاه از بین بروند. با این حال، برخی از بثورات و زخمهای روی پوست شما میتوانند دائمی باشند.
چرا لوپوس باعث ریزش مو میشود؟
یکی از عوارض لوپوس میتواند آسیب به پوست و ریزش مو باشد. افراد مبتلا به لوپوس ممکن است در اثر جوش روی پوست و سر خود اسکار ایجاد کنند. این میتواند باعث نازک شدن موها و ریزش آنها شود. شما همچنین میتوانید ریزش مو را به عنوان یک عارضه جانبی برخی از داروهایی که لوپوس را درمان میکنند تجربه کنید. زیرا ریزش مو میتواند از عوارض جانبی استروئیدها باشد. اگر موهای شما در حال نازک شدن یا ریزش است، با پزشک خود مشورت کنید. گاهی اوقات، تغییر داروهای شما میتواند به این مشکل کمک کند. ارائه دهنده شما همچنین ممکن است استفاده از شامپوهای ملایم (شامپو بچه) را توصیه کند.
چرا لوپوس باعث افزایش یا کاهش وزن میشود؟
بسیاری از افراد مبتلا به لوپوس ممکن است کاهش وزن را تجربه کنند. این میتواند ناشی از داروهایی باشد که برای درمان لوپوس استفاده میشود یا از ناراحتی خود بیماری. از طرف دیگر، برخی از افراد اگر به دلیل درد مفاصل غیر فعال باشند (فعالیت نداشته باشند)، وزن آنها افزایش مییابد. رعایت رژیم غذایی سالم هنگام ابتلا به بیماری لوپوس بسیار مهم است. با پزشک خود مشورت کنید. احتمالاً یک متخصص تغذیه (متخصص غذا) بهترین گزینه است تا بهترین رژیم غذایی را برای شما تعیین کند.
بیماری لوپوس چگونه تشخیص داده میشود؟
فرایند تشخیص بیماری لوپوس طولانی و دشوار است. علائمی که ممکن است با بیماری لوپوس تجربه کنید میتوانند با علائم سایر بیماریها مانند دیابت و آرتریت همپوشانی داشته باشند. علائم لوپوس نیز ممکن است مدتی طول بکشد تا به تشخیص موثر بیماری کمک کنند.
ارائه دهنده خدمات درمانی شما معمولاً با سابقه خانوادگی شروع می کند تا ببیند آیا لوپوس در خانواده شما وجود دارد یا خیر. سپس، ارائه دهنده در مورد علائمی که تجربه کردهاید بحث خواهد کرد. پس از صحبت با شما در مورد علائم، ارائه دهنده شما معمولاً برخی آزمایشات آزمایشگاهی را انجام میدهد. این آزمایشات به دنبال مواردی مانند تعداد پایین سلولهای خونی، کم خونی و سایر ناهنجاریها هستند.


ارائه دهنده همچنین میتواند یک آزمایش آنتی بادی ضد هستهای (ANA) انجام دهد. این آزمایش به دنبال آنتی بادیها (پروتئینهایی در بدن) است که در برابر بیماریها از بدن محافظت میکنند، که می تواند نشانهای از وجود یک بیماری خود ایمنی باشد. افرادی که لوپوس اریتماتوز سیستمیک دارند معمولاً آزمایش ANA را مثبت نشان میدهند.
آیا آزمایش مثبت آنتی بادی ضد هستهای (ANA) به این معنی است که من لوپوس دارم؟
آزمایش مثبت آنتی بادیهای ضد هستهای به تنهایی به این معنی نیست که شما لوپوس دارید. آزمایش ANA در اکثر افراد مبتلا به لوپوس مثبت است، اما در بسیاری از افرادی که لوپوس ندارند نیز مثبت است. به همین دلیل، ANA مثبت به تنهایی برای تشخیص لوپوس کافی نیست. ارائه دهنده شما معمولاً قبل از تشخیص لوپوس حداقل سه ویژگی بالینی دیگر (شامل علائم و سابقه خانوادگی) را بررسی میکند.
لوپوس چگونه درمان می شود؟
نحوه درمان ارائه دهنده شما با لوپوس میتواند به عوامل مختلفی بستگی داشته باشد ، از جمله:
- علائم و عوارضی که تجربه میکنید
- شدت بیماری
- سن
- نوع داروهایی که ممکن است مصرف کنید
- سلامت عمومی
- سابقه پزشکی
لوپوس یک بیماری مادام العمر (مزمن) است که باید به طور منظم مدیریت شود. هدف از درمان این است که علائم خود را به بهبودی (غیر فعال) برسانید و میزان آسیب بیماری را به اندامهای خود محدود کنید. متأسفانه بیماری لوپوس غیرقابل پیش بینی است و نحوه تأثیر شرایط بر روی فرد میتواند در طول زمان تغییر کرده و متغیر باشند. شما باید به طور مرتب به ارائه دهنده خدمات درمانی خود مراجعه کرده و برنامه مراقبت خود را با علائم خود مطابقت دهید.
برخی از افراد با علائم خفیف لوپوس ممکن است نیاز به درمان محدود داشته باشند. این افراد ممکن است علائمی داشته باشند که لازم باشد تحت نظارت و مراقبت قرار گیرند تا مطمئن شوند بدتر نمیشوند، اما در حال حاضر نیازی به درمان ندارند. دیگران ممکن است به یک برنامه درمانی تهاجمی نیاز داشته باشند. این افراد عوارض جدی تری دارند (مانند عوارض قلبی، ریوی یا کلیوی). ارائه دهنده مراقبتهای بهداشتی شما بر اساس علائم، عوارض و سابقه پزشکی شما بهترین گزینههای درمانی را با شما در میان میگذارد. برای انواع چکاپ پزشکی در منزل کلیک کنید.
داروهای رایج لوپوس کدامند؟
داروهایی که میتوان برای درمان لوپوس استفاده کرد عبارتند از:
- استروئیدها (کورتیکواستروئیدها، از جمله پردنیزون): کرم های استروئیدی را میتوان مستقیماً روی جوشها استفاده کرد. استفاده از کرمها معمولاً بی خطر و موثر است، به ویژه برای بثورات خفیف. استفاده از کرمها یا قرصهای استروئیدی در دوزهای کم میتواند برای علائم خفیف یا متوسط لوپوس موثر باشد. استروئیدها همچنین میتوانند در دوزهای بالاتر در صورت تهدید اندامهای داخلی مورد استفاده قرار گیرند. متأسفانه، دوزهای بالا نیز به احتمال زیاد عوارض جانبی ایجاد میکنند.
- هیدروکسی کلروکین (Plaquenil®): این دارو معمولاً برای کنترل مشکلات خفیف مرتبط با لوپوس، مانند بیماریهای پوستی و مفاصل، تحت کنترل استفاده میشود. همچنین برای درمان خستگی و زخمهای دهان مورد استفاده قرار میگیرند.
- آزاتیوپرین (Imuran®): دارویی که در ابتدا برای جلوگیری از رد بدن به اعضای پیوندی استفاده میشد، این دارو معمولاً برای درمان ویژگیهای جدی تر لوپوس استفاده میشود.
- متوترکسات (Rheumatrex®): این دارو یکی دیگر از داروهای شیمی درمانی است که برای سرکوب سیستم ایمنی استفاده میشود. استفاده از آن برای بیماریهای پوستی، آرتریت و سایر بیماریهای تهدید کننده زندگی که به داروهایی مانند هیدروکسی کلروکین یا دوزهای پایین پردنیزون پاسخ ندادهاند، رواج یافته است.
- سیکلوفسفامید (سیتوکسان) و مایکوفنولات موفتیل (CellCept®): این داروها داروهای شیمی درمانی هستند که تأثیرات بسیار قوی بر کاهش فعالیت سیستم ایمنی بدن دارند. آنها برای درمان اشکال شدیدتر لوپوس، به ویژه لوپوسی که روی کلیهها تأثیر میگذارد، استفاده میشوند.
- Belimumab (Benlysta®): این دارو یک آنتی بادی مونوکلونال است که فعالیت گلبولهای سفید خون (لنفوسیتها) را که اتوآنتی بادی میسازند کاهش میدهد. اتوآنتی بادیها مهم هستند زیرا باعث آسیب بافتی میشوند. Belimumab برای درمان لوپوس استفاده میشود که کلیهها را درگیر نمیکند و به سایر انواع درمان پاسخ نداده است.
- ریتوکسیماب (Rituxan®): این دارو همچنین یک آنتی بادی مونوکلونال است که فعالیت گلبولهای سفید خون (لنفوسیتها) را که اتوآنتی بادی میسازند کاهش میدهد. گاهی اوقات از آن برای درمان بیماری لوپوس استفاده میشود که به انواع دیگر درمانها پاسخ نداده است.
برای جلوگیری از بروز بیماری لوپوس چه باید کرد؟
در حالی که نمیتوان از بروز و ابتلا به بیماری لوپوس جلوگیری کرد، میتوانید در زندگی روزمره خود تغییراتی ایجاد کنید تا از بروز علائم جلوگیری کنید. چند مورد را میتوان امتحان کرد که عبارتند از:
- فعالیت داشتن: درد مفاصل میتواند شما را وادار به نشستن و استراحت کند، اما انجام تمرینات کم فشار میتواند در واقع به شما کمک کند.
- حفظ عادات سالم: چند عادت را که باید در نظر داشته باشید شامل انتخاب سالم هنگام غذا خوردن، خواب کافی و کاهش استرس در زندگی است. همچنین ارتباط قوی بین لوپوس و بیماری قلبی وجود دارد. اطمینان حاصل کنید که با تیم مراقبتهای بهداشتی خود کار میکنید تا خطر ابتلا به مشکلات قلبی را کاهش دهید.
آیا لوپوس قابل درمان است؟
در حال حاضر درمانی برای لوپوس وجود ندارد. درمان لوپوس بر کنترل علائم شما و محدود کردن میزان آسیب این بیماری به بدن شما متمرکز است. میتوان این بیماری را به حداقل رساند تا تاثیر لوپوس بر زندگی شما کمرنگ تر شود، اما بیماری هرگز به طور کامل از بین نمیرود.
آیا ممکن است بر اثر بیماری لوپوس بمیریم؟
در بیشتر موارد، مرگ مستقیماً ناشی از لوپوس نیست، بلکه ناشی از علائم و آسیب به اندامها است. مسائلی مانند آسیب کلیوی، بیماریهای قلبی عروقی و عفونتها میتوانند صدمات جدی ایجاد کرده و زندگی را تهدید کنند.
آیا لوپوس مسری است؟


لوپوس مسری نیست و با لمس، عطسه یا سرفه از فردی به فرد دیگر منتقل نمیشود.
اگر در حین ابتلا به لوپوس میتوانم باردار شوم؟
زنان مبتلا به لوپوس میتوانند باردار شوند. با این حال، خطر پیامدهای نامناسب بارداری (سقط جنین) در افراد مبتلا به لوپوس وجود دارد. اگر به بارداری در آینده فکر میکنید، چندین ماه قبل در یک قرار ملاقات قبل از بارداری با پزشک خود صحبت کنید. ارائه دهنده شما ممکن است نیاز به تنظیم داروهای لوپوس شما داشته باشد تا مطمئن شود که آنها برای بارداری بی خطر هستند.
آیا لوپوس به فرزندانم منتقل میشود؟
لوپوس میتواند یک عامل ژنتیکی داشته باشد. در صورت داشتن سابقه بیماری در بین سایر اعضای خانواده، خطر ابتلا به لوپوس افزایش مییابد. مادر مبتلا به لوپوس میتواند آن را به فرزند خود منتقل کند. با این حال، این همیشه اتفاق نمیافتد. برخی از زنان مبتلا به لوپوس نوزاد مبتلا به این بیماری را به دنیا میآورند، در حالی که برخی دیگر اینطور نیست. اگر سابقه خانوادگی لوپوس دارید یا خودتان لوپوس دارید و در فکر باردار شدن هستید، با پزشک خود مشورت کنید.