پسوریازیس از علت تا درمان
نوشته شده توسط فاطمه مهربان
26 / 10 / 1400
Notice: Undefined index: color_titel in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2447
Notice: Undefined index: color_bt_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2450
Notice: Undefined index: color_bg_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2453
Notice: Undefined variable: class_align in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined variable: class_align_m in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined index: title in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined variable: class_align in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined variable: class_align_m in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined index: btname in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined index: color_titel in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2506
Notice: Undefined index: color_bg_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2512
Notice: Undefined index: color_bt_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2513
Notice: Undefined index: color_titel in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2447
Notice: Undefined index: color_bt_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2450
Notice: Undefined index: color_bg_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2453
Notice: Undefined variable: class_align in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined variable: class_align_m in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined index: title in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined variable: class_align in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined variable: class_align_m in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined index: btname in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined index: color_titel in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2506
Notice: Undefined index: color_bg_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2512
Notice: Undefined index: color_bt_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2513
Notice: Undefined index: color_titel in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2447
Notice: Undefined index: color_bt_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2450
Notice: Undefined index: color_bg_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2453
Notice: Undefined variable: class_align in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined variable: class_align_m in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined index: title in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined variable: class_align in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined variable: class_align_m in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined index: btname in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined index: color_titel in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2506
Notice: Undefined index: color_bg_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2512
Notice: Undefined index: color_bt_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2513
Notice: Undefined index: color_titel in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2447
Notice: Undefined index: color_bt_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2450
Notice: Undefined index: color_bg_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2453
Notice: Undefined variable: class_align in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined variable: class_align_m in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined index: title in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2484
Notice: Undefined variable: class_align in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined variable: class_align_m in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined index: btname in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2487
Notice: Undefined index: color_titel in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2506
Notice: Undefined index: color_bg_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2512
Notice: Undefined index: color_bt_text in /home/azonline/domains/azmayeshonline.com/public_html/wp-content/themes/azma/functions.php on line 2513
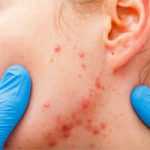
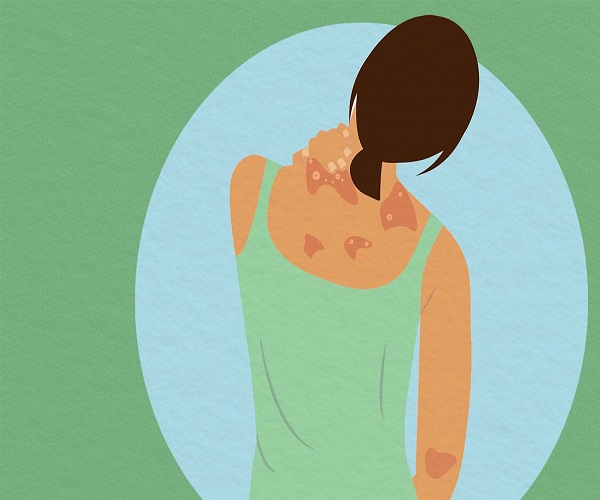
پسوریازیس یک بیماری پوستی است که باعث ایجاد لکههای پوسته پوسته قرمز و خارش دار میشود که بیشتر روی زانوها، آرنجها، تنه و پوست سر ایجاد میشود. پسوریازیس یک بیماری شایع و طولانی مدت (مزمن) بدون درمان است. معمولاً در دورههای زمانی مختلف و اغلب طولانی مدت بروز میدهد، بدین معنی که برای چند هفته یا چند ماه شعله ور میشود، سپس برای مدتی فروکش میکند یا به بهبودی میرسد. درمانهایی برای کمک به مدیریت علائم در دسترس هستند. علاوه بر این، میتوانید عادات سبک زندگی و راهبردهای مقابلهای را برای کمک به زندگی بهتر با پسوریازیس بگنجانید.
فهرست مطالب
علائم پسوریازیس کدامند؟
علائم و نشانههای پسوریازیس میتواند از فردی به فرد دیگر متفاوت باشد. این مورد به خاطر نوع بیماری پسوریازیس و همچنین متفاوت بودن سیستم بدنی افراد است. مشاوره پزشکی بیان میکند که علائم و نشانههای رایج پسوریازیس عبارتند از:
- لکههای قرمز پوست پوشیده از فلسهای ضخیم و نقرهای
- لکههای پوسته پوسته شدن کوچک (معمولا در کودکان دیده میشود)
- پوست خشک و ترک خورده که ممکن است خونریزی یا خارش داشته باشد
- خارش، سوزش یا درد
- ناخنهای ضخیم، حفره دار یا برآمده
- مفاصل متورم و سفت


لکههای پسوریازیس میتوانند از چند نقطه پوسته پوسته شدن شوره مانند تا لکههای بزرگ که مناطق وسیعی را میپوشانند متغیر باشد. شایع ترین نواحی آسیب دیده کمر، آرنج، زانو، ساق پا، کف پا، پوست سر، صورت و کف دست است.
اکثر انواع پسوریازیس چرخههای زمانی را پشت سر میگذارند و همانطور که در ابتدا توضیح داده شد برای چند هفته یا چند ماه شعله ور میشوند، سپس برای مدتی فروکش شده یا حتی به سمت بهبودی میروند. انواع مختلفی از پسوریازیس وجود دارد، از جمله:
پسوریازیس پلاکی: شایعترین نوع این بیماری پسوریازیس پلاکی است که باعث ایجاد لکههای پوستی خشک، برجسته و قرمز (ضایعات) پوشیده شده با فلسهای نقرهای میشود. پلاکها ممکن است خارش دار یا حساس باشند و همچنین ممکن است تعداد کم یا زیاد باشند. آنها معمولا در آرنج، زانو، کمر و پوست سر ظاهر میشوند.
پسوریازیس ناخن: پسوریازیس میتواند ناخنهای دست و پا را نیز تحت تاثیر قرار دهد و باعث ایجاد حفره، رشد غیر طبیعی ناخن و تغییر رنگ شود. ناخنهای پسوریاتیک ممکن است شل شده و از بستر ناخن جدا شوند (اونیکولیز). موارد شدید ممکن است باعث خرد شدن ناخن شود.
پسوریازیس رودهای: این نوع از بیماری پسوریازیس در درجه اول جوانان و کودکان را تحت تاثیر قرار میدهد. معمولاً توسط یک عفونت باکتریایی مانند گلودرد استرپتوکوکی ایجاد میشود. با ضایعات کوچک، قطرهای شکل و پوسته پوسته شدن روی تنه، بازوها یا پاها مشخص میشود.
پسوریازیس معکوس: این عمدتا بر روی چینهای پوستی کشاله ران، باسن و سینه تاثیر میگذارد. پسوریازیس معکوس باعث ایجاد لکههای صافی از پوست قرمز میشود که با اصطکاک و تعریق بدتر میشود. عفونتهای قارچی ممکن است باعث این نوع پسوریازیس شود.
پسوریازیس پوسچولار: این شکل نادر از پسوریازیس باعث ایجاد ضایعات پر از چرک کاملاً مشخص میشود که به صورت تکههای گسترده (پسوریازیس پوسچولار عمومی) یا در نواحی کوچکتر در کف دستها یا کف پاها رخ میدهد.
پسوریازیس اریترودرمیک: رایج ترین نوع پسوریازیس، پسوریازیس اریترودرمیک است که میتواند تمام بدن شما را با راشهای قرمز پوست کندهای که امکان دارد به شدت خارش یا سوزش داشته باشد، بپوشاند.
آرتریت پسوریاتیک: آرتریت پسوریاتیک باعث ایجاد مفاصل متورم و دردناک میشود که نمونهای از آرتریت است. گاهی اوقات علائم مفصلی اولین یا تنها علامت یا نشانه پسوریازیس است. و در مواقعی فقط تغییرات ناخن دیده میشود. علائم از خفیف تا شدید متغیر است و آرتریت پسوریاتیک میتواند هر مفصلی را تحت تاثیر قرار دهد. این نوع از پسوریازیس باعث سفتی و آسیب پیشرونده مفصل میشود که در جدی ترین موارد ممکن است منجر به آسیب دائمی مفصل شود.

چه زمانی باید به پزشک مراجعه کرد؟
اگر مشکوک به پسوریازیس هستید، به ویزیت پزشک در منزل خود مراجعه کنید. لازم است بدانید که این بیماری قابل درمان نیست اما قابل کنترل و مدیریت است. بنابراین جدی گرفتن به موقع علائم پسوریازیس بسیار حائز اهمیت است. همچنین در صورت ابتلا به پسوریازیس و مشاهده هر یک از موارد زیر با پزشک خود صحبت کنید:
- علائم شدید یا گسترده میشود
- باعث ناراحتی و درد بیشتر میشود
- باعث نگرانی شما در مورد ظاهر پوستتان میشود
- منجر به مشکلات مفصلی مانند درد، تورم یا ناتوانی در انجام کارهای روزانه میشود
- با درمان بهبود نمییابد
علل ایجاد بیماری پسوریازیس کدامند؟
مشاوره پزشکی تلفنی بیان میکند؛ تصور میشود که پسوریازیس یک مشکل سیستم ایمنی است که باعث میشود پوست سریعتر از سرعت طبیعی بازسازی شود. در رایجترین نوع پسوریازیس، که به عنوان پسوریازیس پلاکی شناخته میشود، این تغییر سریع سلولها منجر به پوستهها و لکههای قرمز میشود.
دقیقاً اینکه چه چیزی باعث اختلال در عملکرد سیستم ایمنی میشود کاملاً مشخص نیست. محققان بر این باورند که هم ژنتیک و هم عوامل محیطی نقش دارند و این وضعیت مسری نیست.
محرکهای پسوریازیس
بسیاری از افرادی که مستعد ابتلا به پسوریازیس هستند ممکن است سالها بدون علائم باشند تا زمانی که بیماری توسط برخی از عوامل محیطی تحریک شود. محرکهای رایج پسوریازیس عبارتند از:
- عفونتهایی مانند گلودرد استرپتوکوکی یا عفونتهای پوستی
- آب و هوا، به ویژه شرایط سرد و خشک
- آسیب به پوست، مانند بریدگی یا خراش، نیش حشره یا آفتاب سوختگی شدید
- فشار و استرس
- سیگار کشیدن و قرار گرفتن در معرض دود سیگار
- مصرف زیاد الکل
- برخی داروها از جمله لیتیوم، داروهای فشار خون بالا و داروهای ضد مالاریا
- قطع سریع کورتیکواستروئیدهای خوراکی یا سیستمیک
چه عواملی احتمال بیماری پسوریازیس را افزایش میدهد؟
هر کسی ممکن است به پسوریازیس مبتلا شود. حدود یک سوم موارد در سالهای اولیه دوره کودکی شروع میشود. این عوامل میتوانند خطر ابتلا به این بیماری را در شما و یا فرزندتان افزایش دهند. همانطور که ویزیت پزشک در منزل بیان میکند، آگاهی از این عوامل به شما این امکان را میدهد تا بهتر قادر به کنترل علائم ناشی از پسوریازیس باشید:
- سابقه خانوادگی: این وضعیت در خانوادهها وجود دارد. داشتن یکی از والدین مبتلا به پسوریازیس خطر ابتلا به این بیماری را برای سایر اعضا خانواده افزایش میدهد و داشتن دو والدین مبتلا به پسوریازیس خطر ابتلا به این بیماری را بسیار بیشتر از قبل افزایش میدهد.
- اضطراب: از آنجایی که استرس میتواند بر سیستم ایمنی بدن شما تأثیر بگذارد، سطح استرس بالا ممکن است خطر ابتلا به پسوریازیس را افزایش دهد.
- سیگار کشیدن: سیگار کشیدن نه تنها خطر ابتلا به پسوریازیس را افزایش میدهد، بلکه ممکن است شدت بیماری را نیز افزایش دهد. سیگار کشیدن نیز ممکن است در پیشرفت اولیه بیماری نقش داشته باشد.


عوارض ابتلا به پسوریازیس کدامند؟
اگر مبتلا به پسوریازیس هستید، در معرض خطر بیشتری برای ابتلا به سایر شرایط که به عنوان عوارض آنها را میشناسیم، هستید. استفاده از نکاتی که به جلوگیری از ابتلا به پسوریازیس کمک میکنند، به جلوگیری از بروز این عوارض نیز کمک میکنند. عوارض ایجاد شده ناشی از پسوریازیس عبارتند از:
- آرتریت پسوریاتیک که باعث درد، سفتی و تورم در داخل و اطراف مفاصل میشود
- بیماریهای چشمی مانند ورم ملتحمه، بلفاریت و یووئیت
- چاقی
- دیابت نوع 2
- فشار خون بالا
- بیماری قلب و عروقی
- سایر بیماریهای خود ایمنی مانند بیماری سلیاک، اسکلروز و بیماری التهابی روده به نام بیماری کرون
- شرایط سلامت روان، مانند عزت نفس پایین و افسردگی
تشخیص پسوریازیس
پزشک سوالاتی در مورد سلامتی شما می پرسد و پوست، پوست سر و ناخن های شما را معاینه میکند. پزشک شما ممکن است نمونه کوچکی از پوست (بیوپسی) را برای بررسی زیر میکروسکوپ بگیرد. انجام این مورد به تعیین نوع پسوریازیس و رد سایر اختلالات کمک میکند. مشاوره پزشکی تلفنی توضیح میدهد که در حال حاضر هیچ آزمایش خونی وجود ندارد که بتواند پسوریازیس را تایید کند، بنابراین پزشک با ارزیابی بثورات و ضایعات فرد، وضعیت را تشخیص میدهد. ظاهر علائم ممکن است بسته به شدت بیماری و نوع پسوریازیس فرد متفاوت باشد.
پزشک علائم را بررسی میکند و در مورد سابقه شخصی و خانوادگی فرد میپرسد. همچنین ممکن است بیوپسی پوست را برای رد سایر بیماریها مانند اگزما انجام دهند. فردی که بثورات دائمی دارد که با داروهای بدون نسخه (OTC) برطرف نمیشود، ممکن است بخواهد با پزشک صحبت کند. اغلب، تشخیص و درمان زودهنگام علائم، پیامد طولانی مدت مرتبط با پسوریازیس را بهبود میبخشد.
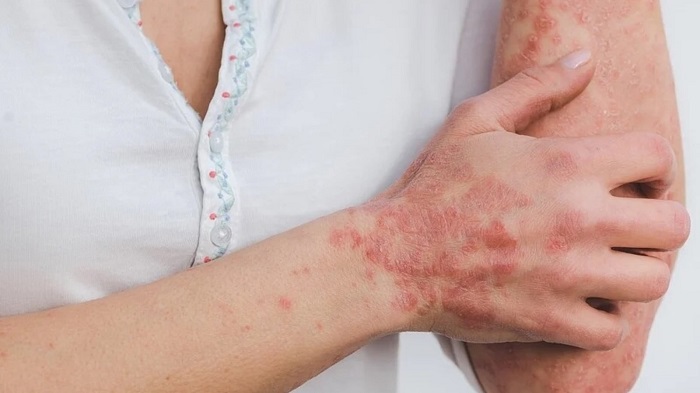
راههای درمانی پسوریازیس
به گفته مشاوره تلفنی پزشکی هدف از درمان پسوریازیس جلوگیری از رشد سریع سلولهای پوست و حذف پوستهها است. گزینهها شامل کرمها و پمادها (درمان موضعی)، نور درمانی (فوتوتراپی) و داروهای خوراکی یا تزریقی است. اینکه از کدام درمان استفاده میکنید بستگی به شدت پسوریازیس و میزان پاسخ آن به درمان قبلی دارد. ممکن است لازم باشد قبل از یافتن روشی که برای شما مفید است، داروهای مختلف یا ترکیبی از درمانها را امتحان کنید. اما معمولاً بیماری عود میکند. راههای درمانی بیماری پسوریازیس که در دسترس هستند عبارتند از:
درمان موضعی
کورتیکواستروئیدها: این داروها رایج ترین داروهایی هستند که برای درمان پسوریازیس خفیف تا متوسط تجویز میشوند. آنها به صورت پماد، کرم، لوسیون، ژل، فوم، اسپری و شامپو در دسترس هستند. پمادهای کورتیکواستروئیدی ملایم (هیدروکورتیزون) معمولاً برای نواحی حساس مانند صورت یا چینهای پوستی و برای درمان لکههای گسترده توصیه میشوند. کورتیکواستروئیدهای موضعی ممکن است یک بار در روز در طول عود، و در روزهای متناوب یا آخر هفته فقط برای حفظ بهبودی استفاده شوند.
پزشک شما ممکن است کرم یا پماد کورتیکواستروئید قویتری را تجویز کند، تریامسینولون (استونید، تریانکس)، کلوبتازول (Temovate) برای مناطق کوچکتر یا کمتر حساس.
استفاده طولانی مدت یا استفاده بیش از حد از کورتیکواستروئیدهای قوی میتواند پوست را نازک کند. با گذشت زمان، کورتیکواستروئیدهای موضعی ممکن است عملکرد اولیه را نداشته باشند.
آنالوگهای ویتامین D اشکال مصنوعی ویتامین D، مانند کلسیپوترین و کلسیتریول (Vectical) رشد سلولهای پوست را کند میکند. این نوع دارو ممکن است به تنهایی یا همراه با کورتیکواستروئیدهای موضعی استفاده شود. کلسیتریول ممکن است باعث تحریک کمتر در نواحی حساس شود. کلسی پوترین و کلسیتریول معمولاً گرانتر از کورتیکواستروئیدهای موضعی هستند.
رتینوئیدها تازاروتن (Tazorac، Avage) به صورت ژل و کرم موجود است و یک یا دو بار در روز استفاده میشود. شایع ترین عوارض جانبی تحریک پوست و افزایش حساسیت به نور است.
مصرف تازاروتن در دوران بارداری یا شیردهی یا اگر قصد بارداری دارید توصیه نمیشود.
مهارکنندههای کلسینئورین: مهارکنندههای کلسینورین مانند تاکرولیموس (پروتوپیک) و پیمکرولیموس (الیدل)، التهاب و تجمع پلاک را کاهش میدهند. آنها میتوانند به ویژه در نواحی پوست نازک مانند اطراف چشم، جایی که کرمهای استروئیدی یا رتینوئیدها بیش از حد تحریک کننده هستند یا ممکن است اثرات مضر ایجاد کنند، مفید باشند.
در دوران بارداری یا شیردهی یا اگر قصد بارداری دارید، مشاوره پزشکی مهارکنندههای کلسینورین را توصیه نمیکنند. این دارو همچنین به دلیل افزایش خطر ابتلا به سرطان پوست و لنفوم برای استفاده طولانی مدت در نظر گرفته نشده است.
اسید سالیسیلیک: شامپوهای اسید سالیسیلیک و محلولهای پوست سر باعث کاهش پوسته پوسته شدن پسوریازیس پوست سر میشوند. ممکن است به تنهایی یا برای افزایش توانایی سایر داروها برای نفوذ آسانتر به پوست استفاده شود.
قطران زغال سنگ: قطران زغال سنگ پوسته پوسته شدن، خارش و التهاب را کاهش میدهد. این دارو بدون نسخه یا با نسخه در اشکال مختلف مانند شامپو، کرم و روغن در دسترس است. این محصولات میتوانند پوست را تحریک کنند. آنها همچنین نامرتب هستند، لباس و ملافه را لکه دار می کنند و می توانند بوی قوی داشته باشند. درمان قطران زغال سنگ برای زنان باردار یا شیرده توصیه نمی شود.
درمان گوکرمن: برخی از پزشکان درمان قطران زغال سنگ را با نور درمانی ترکیب میکنند که به درمان گوکرمن معروف است. این دو روش درمانی با هم موثرتر از هر یک به تنهایی هستند، زیرا قطران زغال سنگ باعث میشود پوست نسبت به نور UVB پذیرای بیشتری داشته باشد.


آنترالین: آنترالین کرمی است که برای کند کردن رشد سلولهای پوست استفاده میشود. همچنین میتواند پوستهها را از بین ببرد و پوست را صاف تر کند. نباید روی صورت یا اندام تناسلی استفاده شود. آنترالین میتواند پوست را تحریک کند و تقریباً هر چیزی را که لمس کند رنگ میکند. معمولاً برای مدت کوتاهی اعمال میشود و سپس شسته میشود.
نور درمانی
مشاوره پزشکی تلفنی بیان میکند که نور درمانی خط اول درمان پسوریازیس متوسط تا شدید است، چه به تنهایی یا همراه با داروها. این شامل قرار دادن پوست در معرض مقادیر کنترل شده نور طبیعی یا مصنوعی است. درمانهای مکرر ضروری است. با پزشک خود در مورد اینکه آیا فتوتراپی خانگی گزینه مناسبی برای شماست صحبت کنید.
نور خورشید: قرار گرفتن کوتاه مدت و روزانه در معرض نور خورشید (هلیوتراپی) ممکن است پسوریازیس را بهبود بخشد. قبل از شروع استفاده از نور خورشید، از پزشک خود در مورد ایمنترین راه استفاده از نور طبیعی برای درمان پسوریازیس سوال کنید.
باند پهن UVB: دوزهای کنترل شده نور باند پهن UVB از یک منبع نور مصنوعی میتواند تک تک تکهها، پسوریازیس گسترده و پسوریازیس را که با درمانهای موضعی بهبود نمییابد، درمان کند. عوارض جانبی کوتاه مدت ممکن است شامل قرمزی، خارش و خشکی پوست باشد. مرطوب کردن منظم میتواند به کاهش ناراحتی شما کمک کند.
باند باریک UVB: درمان نور باند باریک UVB ممکن است موثرتر از درمان باند پهن UVB باشد و در بسیاری از جاها جایگزین درمان باند پهن شده است. معمولاً دو یا سه بار در هفته تا زمانی که پوست بهبود یابد و سپس کمتر برای درمان نگهدارنده تجویز میشود. با این حال، فتوتراپی UVB باند باریک ممکن است باعث سوختگیهای شدیدتر و طولانیتر شود.
پسورالن به همراه اشعه ماوراء بنفش A (PUVA): این درمان شامل مصرف یک داروی حساس کننده نور (پسورالن) قبل از قرار گرفتن در معرض نور UVA است. نور UVA نسبت به نور UVB عمیقتر به پوست نفوذ میکند و پسورالن باعث میشود پوست در برابر قرار گرفتن در معرض UVA واکنش بیشتری نشان دهد.
این درمان تهاجمی تر به طور مداوم پوست را بهبود میبخشد و اغلب برای موارد شدیدتر پسوریازیس استفاده میشود. عوارض جانبی کوتاه مدت شامل حالت تهوع، سردرد، سوزش و خارش است. عوارض جانبی طولانی مدت شامل پوست خشک و چروکیده، کک و مک، افزایش حساسیت به نور خورشید و افزایش خطر ابتلا به سرطان پوست از جمله ملانوم است.
لیزر اگزایمر: با این شکل از نور درمانی، یک نور UVB قوی فقط پوست آسیب دیده را هدف قرار میدهد. لیزر درمانی اگزایمر به جلسات کمتری نسبت به فتوتراپی سنتی نیاز دارد زیرا از نور UVB قدرتمندتری استفاده میشود. عوارض جانبی این روش میتواند شامل قرمزی و تاول باشد.

داروهای خوراکی یا تزریقی
اگر مبتلا به پسوریازیس متوسط تا شدید هستید یا سایر درمانها مؤثر نبوده است، مشاوره پزشکی ممکن است داروهای خوراکی یا تزریقی (سیستمیک) را تجویز کند. به دلیل احتمال بروز عوارض جانبی شدید، برخی از این داروها تنها برای دورههای کوتاه مدت استفاده میشوند و ممکن است با سایر درمانها جایگزین شوند.
استروئیدها: اگر چند تکه کوچک و مداوم پسوریازیس دارید، پزشک ممکن است تزریق تریامسینولون را مستقیماً به ضایعات پیشنهاد کند.
رتینوئیدها: آسیترتین (سوریاتان) و سایر رتینوئیدها قرصهایی هستند که برای کاهش تولید سلولهای پوست استفاده میشوند. عوارض جانبی ممکن است شامل خشکی پوست و درد عضلانی باشد. این داروها در دوران بارداری یا شیردهی یا اگر قصد بارداری دارید توصیه نمیشود.
متوترکسات: متوترکسات (Trexall) که معمولاً به صورت هفتگی به صورت یک دوز خوراکی تجویز میشود، تولید سلولهای پوست را کاهش میدهد و التهاب را سرکوب میکند. این دارو ممکن است باعث ناراحتی معده، کاهش اشتها و خستگی شود. افرادی که به مدت طولانی متوترکسات مصرف میکنند نیاز به آزمایش مداوم برای نظارت بر شمارش خون و عملکرد کبد خود دارند. مردان و زنان باید حداقل سه ماه قبل از اقدام به بارداری مصرف متوترکسات را قطع کنند. مصرف این دارو در دوران شیردهی توصیه نمیشود.
سیکلوسپورین: سیکلوسپورین (Neoral) که به صورت خوراکی برای پسوریازیس شدید مصرف میشود، سیستم ایمنی را سرکوب میکند. از نظر اثربخشی مشابه متوترکسات است اما نمیتوان به طور مداوم بیش از یک سال از آن استفاده کرد. سیکلوسپورین مانند سایر داروهای سرکوب کننده سیستم ایمنی، خطر ابتلا به عفونت و سایر مشکلات سلامتی از جمله سرطان را افزایش میدهد. افرادی که سیکلوسپورین مصرف میکنند نیاز به نظارت مداوم بر فشار خون و عملکرد کلیه خود دارند.


بیولوژیک: این داروها که معمولاً به صورت تزریقی تجویز میشوند، سیستم ایمنی را به گونهای تغییر میدهند که چرخه بیماری را مختل میکند و علائم و نشانههای بیماری را در عرض چند هفته بهبود میبخشد. تعدادی از این داروها برای درمان پسوریازیس متوسط تا شدید در افرادی که به درمانهای اولیه که توضیح داده شد، پاسخ ندادهاند تأیید شدهاند. گزینههای درمانی به سرعت در حال گسترش هستند. مثالها عبارتند از: اتانرسپت (Enbrel)، اینفلیکسیماب (Remicade)، آدالیموماب (Humira)، اوستکینوماب (Stelara)، secukinumab (Cosentyx) و ixekizumab (Taltz). این نوع داروها گران قیمت هستند و ممکن است تحت پوشش طرحهای بیمه سلامت قرار نگیرند.
ویزیت پزشک در منزل توضیح میدهد که داروهای بیولوژیک باید با احتیاط استفاده شوند زیرا خطر سرکوب سیستم ایمنی بدن شما را به گونهای دارند که خطر ابتلا به عفونتهای جدی را افزایش میدهد. به ویژه، افرادی که از این درمانها استفاده میکنند باید از نظر سل غربالگری شوند.
سایر داروها: تیوگوانین (Tabloid) و هیدروکسی اوره (Droxia، Hydrea) داروهایی هستند که میتوانند در صورت عدم تجویز داروهای دیگر مورد استفاده قرار گیرند. آپرمیلاست (Otezla) دو بار در روز به صورت خوراکی مصرف میشود. به ویژه در کاهش خارش موثر است. در مورد عوارض جانبی احتمالی این داروها با پزشک خود صحبت کنید.
ملاحظات درمانی
اگرچه پزشکان درمانها را بر اساس نوع و شدت پسوریازیس و نواحی آسیبدیده پوست انتخاب میکنند، اما رویکرد سنتی این است که با ملایمترین درمانها، کرمهای موضعی و درمان با اشعه ماوراء بنفش (فوتوتراپی)، در افراد مبتلا به ضایعات پوستی معمولی (پلاکها) شروع شود. سپس فقط در صورت لزوم به سمت قوی تر پیشرفت کنید. افراد مبتلا به پسوریازیس پوسچولار یا اریترودرمیک یا آرتریت همراه معمولاً از ابتدای درمان نیاز به درمان سیستمیک دارند. هدف یافتن موثرترین راه برای کاهش سرعت گردش سلولی با کمترین عوارض جانبی ممکن است.
شیوه زندگی و درمانهای خانگی
این اقدامات خودمراقبتی را برای مدیریت بهتر پسوریازیس و بهترین احساس خود امتحان کنید:
- روزانه حمام کنید: حمام کردن روزانه به از بین بردن پوستهها و آرام کردن پوست ملتهب کمک میکند. روغن حمام، بلغور جو دوسر کلوئیدی و نمک اپسوم را به آب اضافه کنید و حداقل 15 دقیقه خیس کنید. از آب ولرم و صابونهای ملایمی که دارای روغن و چربی هستند استفاده کنید.
- از مرطوب کننده استفاده کنید: پس از حمام کردن، به آرامی بدن خود را خشک کنید و در حالی که پوستتان هنوز مرطوب است، از یک مرطوب کننده سنگین بر پایه پماد استفاده کنید. برای پوستهای خیلی خشک، روغنها ممکن است ارجحیت داشته باشند. روغنها قدرت ماندگاری بیشتری نسبت به کرمها یا لوسیونها دارند. اگر به نظر میرسد مرطوب کردن پوست شما را بهبود میبخشد، آن را یک تا سه بار در روز استفاده کنید.
- پوست خود را در معرض نور خورشید قرار دهید: از پزشک خود در مورد بهترین راه استفاده از نور طبیعی خورشید برای درمان پوست خود بپرسید. مقدار کنترل شده نور خورشید میتواند پسوریازیس را بهبود بخشد، اما آفتاب بیش از حد میتواند باعث ایجاد یا بدتر شدن شیوع بیماری شود و خطر ابتلا به سرطان پوست را افزایش دهد. زمان خود را در آفتاب ثبت کنید و از پوستی که تحت تأثیر پسوریازیس قرار نمیگیرد با کرم ضد آفتاب با فاکتور محافظت از آفتاب (SPF) حداقل 30 محافظت کنید.
- کرم یا پماد دارویی بمالید: کرم یا پماد بدون نسخه حاوی هیدروکورتیزون یا اسید سالیسیلیک برای کاهش خارش و پوسته پوسته شدن استفاده کنید. اگر به پسوریازیس پوست سر مبتلا هستید، شامپوی دارویی حاوی قطران زغال سنگ را امتحان کنید.
- از تماس با محرکهای پسوریازیس اجتناب کنید: توجه داشته باشید که چه چیزی باعث پسوریازیس شما میشود و اقداماتی را برای پیشگیری یا اجتناب از آنها انجام دهید. عفونتها، صدمات وارده به پوست، استرس، سیگار کشیدن و قرار گرفتن در معرض شدید آفتاب همگی میتوانند پسوریازیس را بدتر کنند.
- از نوشیدن الکل خودداری کنید: مصرف الکل ممکن است اثربخشی برخی از درمانهای پسوریازیس را کاهش دهد. اگر پسوریازیس دارید، از مصرف الکل خودداری کنید. اگر مشروب میخورید، از اعتدال استفاده کنید.
- برای حفظ یک سبک زندگی سالم تلاش کنید: علاوه بر ترک سیگار و نوشیدن متوسط، در صورت امکان، میتوانید پسوریازیس خود را با فعال بودن، خوب غذا خوردن و حفظ وزن مناسب کنترل کنید.


مقابله و حمایت
به گفته مشاوره تلفنی پزشکی مقابله با پسوریازیس میتواند یک چالش باشد، به خصوص اگر پوست آسیب دیده ناحیه وسیعی از بدن شما را بپوشاند یا برای افراد دیگر قابل مشاهده باشد. ماهیت مداوم این بیماری و چالشهای درمانی تنها بر بار آن میافزاید. در اینجا چند راه وجود دارد که به شما کمک میکند تا با این شرایط کنار بیایید و احساس کنید که کنترل بیشتری دارید:
- اطلاعات بیشتری کسب کنید: تا جایی که میتوانید در مورد این بیماری اطلاعات کسب کنید و در مورد گزینههای درمانی خود تحقیق کنید. محرکهای احتمالی این بیماری را بشناسید تا بهتر بتوانید از شعله ور شدن آن جلوگیری کنید. به اطرافیان خود از جمله خانواده و دوستان آموزش دهید تا بتوانند تلاشهای شما را در مقابله با این بیماری بشناسند، تصدیق کنند و از آنها حمایت کنند.
- توصیههای پزشک خود را دنبال کنید: اگر پزشک معالجات و تغییرات سبک زندگی خاصی را توصیه کرد، حتما آنها را دنبال کنید. اگر چیزی مبهم است سؤال بپرسید.